Plokščiapadystė
Kas yra plokščiapadystė?
Plokščiapadystė dabar mokslinėje literatūroje vadinama progresuojančia griūvančios pėdos deformacija (PCFD). Anksčiau ši būklė buvo vadinama suaugusiųjų įgyta plokščiapadyste (AAFD) arba užpakalinės blauzdos sausgyslės disfunkcija (PTTD).
Tai būklė, kai „sugriūva“ vidinis pėdos skliautas, kulnas pasislenka į išorę, priekinė pėdos dalis krypsta į išorę, o vėlesnėse stadijose gali išsivystyti ir čiurnos sąnario deformacija bei artrozė.
Kaip dažnai pasitaiko?
Plokščiapadystė yra dažna.
Dažniau serga moterys nei vyrai.
Dažniausiai prasideda apie 55 gyvenimo metus.
Riziką padidina antsvoris, cukrinis diabetas, aukštas kraujospūdis, paveldimumas, aktyvus sportas.
Net 3 iš 4 pacientų kartu turi įtemptą blauzdos ar Achilo sausgyslę.
Kodėl atsiranda ši deformacija?
Deformaciją sukelia:
užpakalinio blauzdos raumens sausgyslės silpnėjimas,
pėdinio kulnakaulio - laivakaulio raiščio nusilpimas (jis veikia kaip „hamakas“ šokikaulio galvai, neleidžiantis įvykti peri šokikauliniam panirimui),
pado fascijos ir deltinio raiščio pailgėjimas.
Dėl šių pokyčių pėda pamažu praranda atramą ir ima krypti.
Kokie simptomai vargina?
Skausmas vidinėje pėdos pusėje ir vidinės čiurnos užpakalinėje dalyje, pagal užpakalinio balauzdos raumens sausgyslės eigą (ankstyvos stadijos).
Skausmas išorinėje pėdos pusėje, po išorne kulkšnimi ir kulnakauliu užsispaudžiant šeivinių raumenų sausgyslėms (vėlesnės stadijos).
Pėdos nuovargis, matomas „nusėdęs“ pėdos skliautas.
Koks galimas konservatyvus gydymas?
Specialūs vidpadžiai, keliantys pėdos skliautą.
Kineziterapija - blauzdos raumenų tempimo ir užpakalinio blauzdos raumens stiprinimo programos.
Svorio mažinimas.
Jei per 6 mėnesius nepagerėja, rekomenduojama operacija.
Kokios operacijos galimos ankstyvoje stadijoje?
Tradicinės operacijos tikslas – perkelti sausgyslę ir pakoreguoti kulnakaulį, tačiau ne visada pavyksta atkurti visą pėdos skliautą.
Pastaraisiais metais chirurgai rekonstruoja arba sustiprina pėdos kulnakaulio - laivakaulio raištį specialia sintetine juostele (suture tape), tai leidžia atstatyti peritaliarinį užpakalinės pėdos dailies panirimą, pagerina ilgalaikius rezultatus.
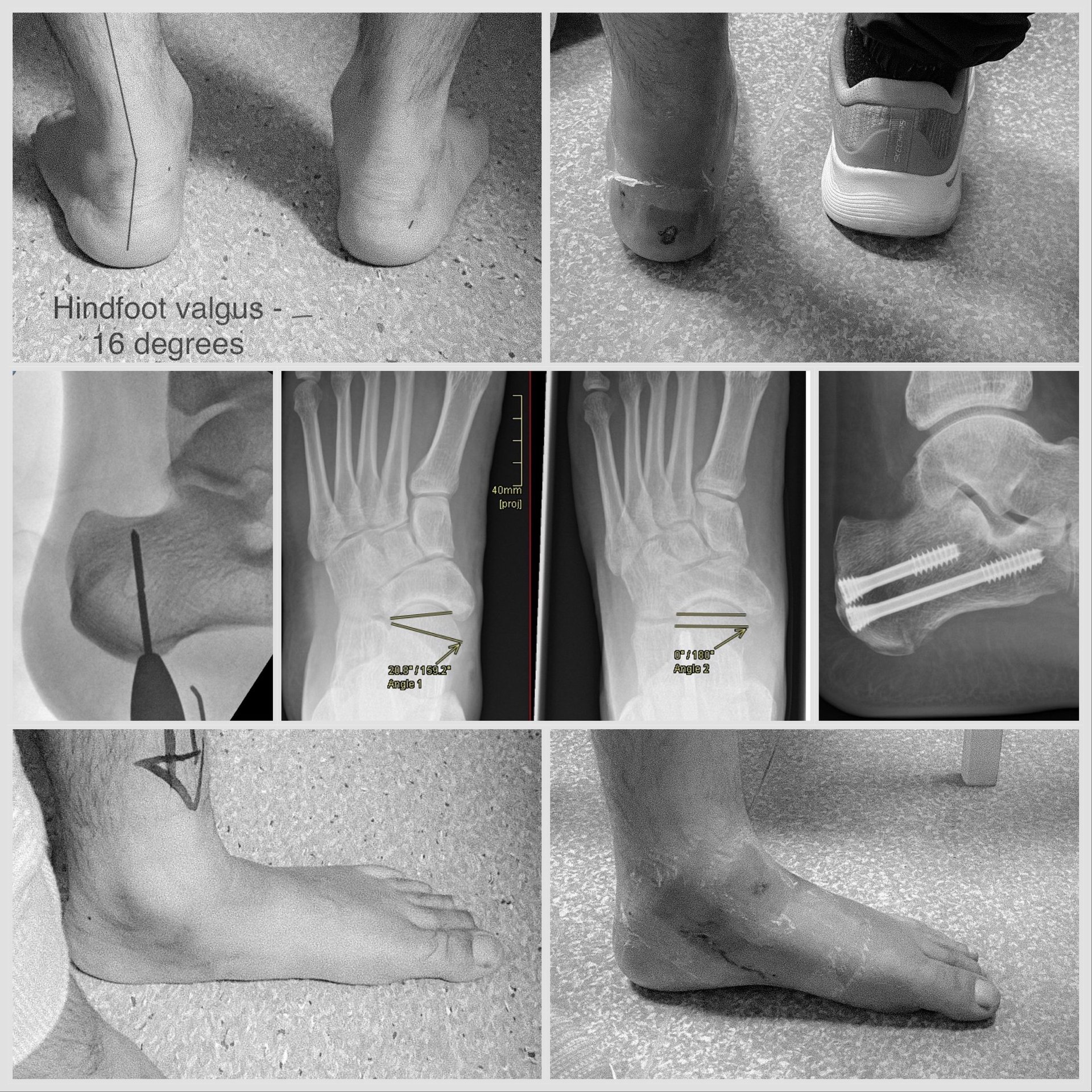
Gyd. D. Chlebinskas atlieka minimaliai invazinę medializuojančią kulnakaulio osteotomiją (MIMCO). Operacijos metu mažo pjūvio pagalba pakoreguojama kulnakaulio padėtis, dažnai prailginama Achilo sausgyslė.
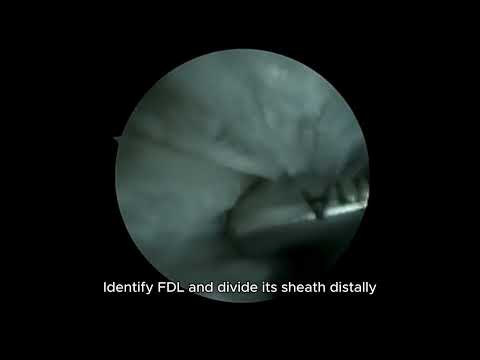
Gyd. D Chlebinskas taip pat sukūrė, aprašė ir publikavo naują minimaliai invazinę operaciją, kurioje naudojant artroskopą ir fluoroskopą rekonstruojamas pėdos kulnakaulio - laivakaulio raištis ir į laivakaulį perkialiama ilgojo pirštų lenkiamojo raumens sausgyslė. Pėdos kulnakaulio - laivakaulio raiščiui rekonstruoti, naudojama sintetinė juosta („vidinis įtvaras“), kurios pagalba atstatomas perišokikaulinis panirimas. Be to, į laivakaulį perkialiant ilgojo pirštų lenkiamojo raumens sausgysę padidinama užpakalinio blauzdos raumens jėga. Šis metodas suagus, replikuojantis standartine tapusią atvirą techniką, bet yra estetiškesnis, sumažina žaizdų komplikacijų riziką. sis metodas publikuotas Amerikos žurnale "Arthroscopy Techniques". Operacijos video halite peržiūrėti šiame sutrumpintame video klipe.
Kokios operacijos taikomos pažengusiose stadijose?
Pažengusiais atvejais taikoma triguba artrodezė – sujungiami keli pėdos sąnariai (šokikaulio - laivakaulio, šokikaulio - kulnakaulio, kulnakaulio - kubakaulio), atstatoma ašis, bet pėdos užpakalinė dalis tampa standi. Ši operacija siūloma pacientams su pažengusia rigidiška deformacija, artroze, vyresnio amžiaus ar didelio svorio pacientams.
Pooperacinis rėžimas
0–2 sav. – operuota koja neminama, laikoma pakelta.
2 sav. pooperacinio vizito metu uždedamas specialus batas, leidžiama lengvai priminti su ramentais.
6 sav. pooperacinio vizito metu atliekamos rentgenogramos, pradedama palaipsniui minti koja didinant apkrovą.
12 sav. pooperacinio vizito metu pereinama prie įprastų batų su vidpadžiais.
Sportuoti (vaikščioti, važiuoti dviračiu) galima pradėti nuo 3 mėn.
Vairuoti rekomenduojama po 10 sav. Operuojant karę koją, automobilį, automatine greičių dėže galima vairuoti jau po 2 savaičių po operacijos.
Galimos komplikacijos
Jos retos, bet galimos:
žaizdos infekcija,
giliųjų kojų venų trombozė,
nervų, kraujagyslių, sausgyslių pažeidimas,
kaulų nesuaugimas ar netaisyklingas suaugimas,
ilgainiui – gretimų sąnarių artritas,
labai retai – kompleksinis skausminis sindromas - kauzalgija.
Kaip pasiruošti operacijai?
Atlikti pėdos ir čiurnos rentgenogramas stovint,
Kraujo tyrimai: BKV, biocheminis, krešumo tyrimas.
Jei sergate cukriniu diabetu, ar tufite viršsvorį – atlikti HbA1c - glikuotą hemoglobiną.
Informuoti apie kraują skystinančių vaistų vartojimą.
Nerūkyti bent 6 sav. prieš ir po operacijos.
Vartoti vit. D, kalcį ir vit. C – jie pagerina gijimą, sumažina kauzalgijos riziką.
Nevalgyti 8 val. iki operacijos, vandenį galima gerti iki 2 val. prieš.
Įprastus vaistus galima išgerti operacijos rytą.
Knapp PW, Constant D. Posterior Tibial Tendon Dysfunction. [Updated 2024 May 21]. In: StatPearls [Internet]. Treasure Island (FL): StatPearls Publishing; 2024 Jan-. Available from: https://www.ncbi.nlm.nih.gov/books/NBK542160/
Dunn JE, Link CL, Felson DT, Crincoli MG, Keysor JJ, McKinlay JB. Prevalence of foot and ankle conditions in a multiethnic community sample of older adults. Am J Epidemiol. 2004;159(5):491-498. doi:10.1093/aje/kwh0711.
Deland JT. Adult-acquired flatfoot deformity. J Am Acad Orthop Surg. 2008;16(7):399-406. doi:10.5435/00124635-200807000-00005
Mohamed, Sara & ALanni, Enas & Faggal, Mona & Ibrahim, Mona. (2022). Prevalence of Calf muscle tightness in asymptomatic flat foot subjects. Egyptian Journal of Physical Therapy. 10. 26-31. 10.21608/ejpt.2021.71608.1038.
Johnson, K. A., & Strom, D. E. (1989). Tibialis posterior tendon dysfunction. Clinical Orthopaedics and Related Research (1976-2007), 239, 196-206.
Pasapula, Chandra & Cutts, Steven. (2017). Modern Theory of the Development of Adult Acquired Flat Foot and an Updated Spring Ligament Classification System. Clinical Research on Foot & Ankle. 05. 10.4172/2329-910X.1000247.
Hintermann B, Valderrabano V, Boss A, Trouillier HH, Dick W. Medial Ankle Instability: An Exploratory, Prospective Study of Fifty-Two Cases. The American Journal of Sports Medicine. 2004;32(1):183-190. doi:10.1177/0095399703258789
Ross MH, Smith MD, Mellor R, Vicenzino B. Exercise for posterior tibial tendon dysfunction: a systematic review of randomised clinical trials and clinical guidelines. BMJ Open Sport Exerc Med. 2018;4(1):e000430. Published 2018 Sep 19. doi:10.1136/bmjsem-2018-000430
Karthika, N & Kumar, R & Kumar, R.V. & Vasanthan,. (2022). Efficacy of Tibialis Posterior Strengthening Exercise with Obesity Reduction Program in Flexible Flatfoot among Obese School Children. Indian Journal of Physiotherapy & Occupational Therapy - An International Journal. 16. 120-127. 10.37506/ijpot.v16i2.18043.
Myerson MS, Badekas A, Schon LC. Treatment of stage II posterior tibial tendon deficiency with flexor digitorum longus tendon transfer and calcaneal osteotomy. Foot Ankle Int. 2004;25(7):445-450. doi:10.1177/107110070402500701
Chadwick C, Whitehouse SL, Saxby TS. Long-term follow-up of flexor digitorum longus transfer and calcaneal osteotomy for stage II posterior tibial tendon dysfunction. Bone Joint J. 2015;97-B(3):346-352. doi:10.1302/0301-620X.97B3.34386
Acevedo J, Vora A. Anatomical reconstruction of the spring ligament complex: "internal brace" augmentation. Foot Ankle Spec. 2013;6(6):441-445. doi:10.1177/1938640013499404
Pasapula C, Devany A, Fischer NC, et al. The resistance to failure of spring ligament reconstruction. Foot (Edinb). 2017;33:29-34. doi:10.1016/j.foot.2017.05.006
Fogleman JA, Kreulen CD, Sarcon AK, Michelier PV, Giza E, Doty JF. Augmented Spring Ligament Repair in Pes Planovalgus Reconstruction. J Foot Ankle Surg. 2021;60(6):1212-1216. doi:10.1053/j.jfas.2021.05.010
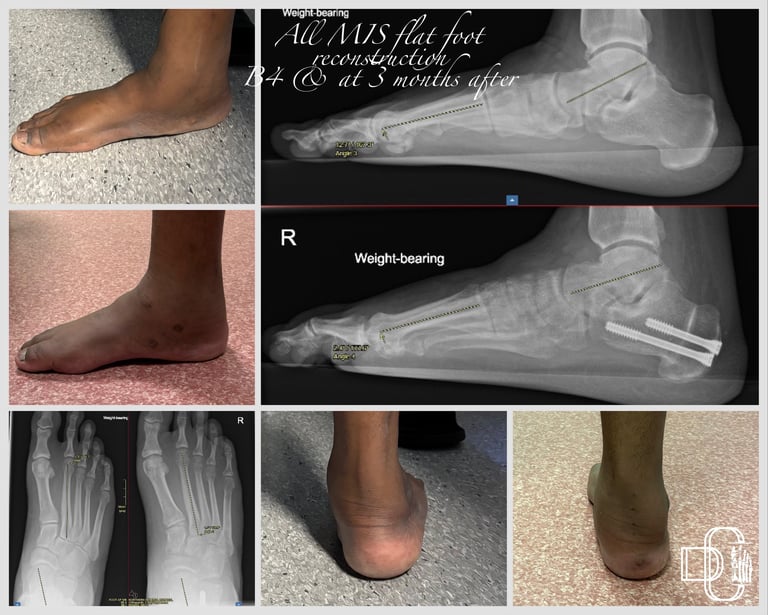
Gydymas Minimaliai invazyvia medializuojančia kulnakaulio osteotomija, ilgojo lenkiamojo pirštų raumens sausgyslės perkėlimu ir kulnakaulio laivakaulio raiščio rekonstrukcija